【萬字權威指南】益生菌真的能排重金屬嗎?LP66 專利菌株科學實證
序言:重金屬汙染——是時候採取果斷行動了
權威警告:《柳葉刀》與 WHO 揭露的隱形殺手
在聯合國環境規劃署與世界銀行的支持下,由全球影響力排名第一的《The Lancet柳葉刀》醫學期刊、全球健康與污染聯盟及美國頂尖西奈山醫學院共同發起成立的The Lancet Commission on Pollution and Health《柳葉刀》污染與健康委員會,發表的研究報告中說:「現代污染風險因素是工業化和都市化帶來的意想不到的後果,自2000年以來,因為污染(例如鉛)造成的死亡人數增加了66%。但幾十年來,污染及其對人類健康、環境和地球的有害影響一直被各國政府和國際發展界所忽視。」
“Pollution is theworld’s largest environmental risk factor for disease and premature death and is an existential threat to human and planetary health”
污染是當今世界最大的環境致病因素,也是導致疾病和過早死亡的主要原因。
據估計,2015年由污染引起的疾病造成了900萬人過早死亡,佔全球死亡總數的16%,是愛滋病、肺結核和瘧疾死亡人數總和的三倍,是所有戰爭和其他形式暴力造成的死亡人數的15倍。在受影響最嚴重的國家,超過四分之一的死亡是由污染相關疾病造成的。更重要的是,這些數字仍然向上攀升。

重金屬暴露為什麼避不開:空氣、水、土壤到餐桌的隱形代價
我們正活在一個「被毒素包圍」的繁榮時代。工業化的進程帶給我們便利,卻也在空氣、水與土壤中留下了永不消逝的重金屬印記。這些物質與細菌不同,它們具備「不可降解性」、「不可分解性」、「生物放大性」,一旦進入環境循環,就會透過各種路徑最終回到人體。這是一場生存威脅,且沒有人能置身事外。
空氣中的毒物載體:PM2.5 與重金屬
影響力排名第一的科學期刊 ⟪NATURE⟫ 強力推薦,英國國王學院空污科學家 Gary Fuller 的名著 ⟪The invisible killer⟫ 中文版 ⟪空汙 隱形殺手⟫ 的封面寫著觸目驚心的一段話:「每個人平均一天呼吸2萬次,每天吸入1萬公升的空氣,但你吸進去的每一口氣都是毒!」


圖|Gary Fuller《空汙 隱形殺手:面對霧霾、戴奧辛、PM2.5,我們該如何反擊?》中文版書封(引用書封示意)。
只要你還在呼吸,重金屬的入侵就從未停止
世界衛生組織WHO 警告,全球有 99% 的人口生活在空氣品質未達標準的環境中,根據 2025 年發布的《全球空氣狀況報告》,2023 年空氣污染導致的死亡人數已上升至 790 萬人,成為全球第二大死亡風險因素,僅次於高血壓。WHO官網上的空污宣傳影片稱:「空氣污染無處不在,它悄悄地突破你的防線,攻擊你的肺、心臟和大腦。每一次呼吸,這些顆粒(砷、鉛、硫酸鹽等)都能穿透你肺部的保護屏障,引發炎症,種下癌症的種子。有些顆粒甚至會直接進入你的血液,破壞整個身體系統。它們會引發血管發炎和收縮,導致血壓上升,最終可能引發中風。」
台灣 PM2.5 現況:17.5 μg/m³ 與 WHO 建議值對照
根據最新公布的2024年世界空品報告,台灣空污嚴重程度在全球138個國家中名列第54名,PM2.5年平均濃度為17.5 μg/m³ ,遠超過WHO 5 μg/m³ 的建議值。交通及工業排放是兩大主因,使得肺癌、中風、支氣管炎及心血管疾病風險不斷增加,尤其中南部深受中央山脈地形與風向影響,污染物容易堆積,空污旗常年高掛。空污防制已成為台灣改善居住品質、守護國人健康的重大挑戰。
水源裡的沉沒危機:煮沸也解不了的鉛與砷
水是生命之源,卻也無辜的成為重金屬擴散最隱蔽的渠道。例如來自空氣的汙染、鉛管設備的溶出、地下水的自然暴露,還有工業廢水的排放等。(延伸閲讀:看起來乾淨的水,可能不是「安全的水」 )
老舊鉛管:飲水鉛暴露最常被忽略的一段
老舊鉛管釋出鉛離子是都市隱形的健康殺手,長期飲用會導致成人神經受損、慢性腎衰竭、高血壓,特別會影響孩童智力發展與神經行為。根據內政部統計,全台屋齡在40年以上的房子,超過179萬宅,而這些老房子的給水管,應該都是舊有鉛管。台大環境及職業醫學部主任蘇大成說:自來水處逐一在更換「公管」,但接到家裡那段的「私管」仍然還在。測試老宅的第一公升水鉛含量,竟然逼近250微克,連採10公升之後,仍超過10微克。
台大醫院研究團隊針對738名12–30歲的青少年及成年人調查,發現血鉛濃度愈高,頸動脈內壁厚度愈厚,會提升中風或腦血管病變的風險。尤其90%以上的鉛會儲存在骨頭,30年以上不出來,直至骨質密度變動才會溶出,特別是女性懷孕、哺乳、停經後的骨質疏鬆,以及成人熟年後的骨質密度降低。
地下水無機砷:台灣常見暴露場景與食物鏈回流
台灣部分地區(如嘉南、屏東、宜蘭平原)的地下水存在無機砷含量較高問題,在WHO官網砷的章節中有特別提到台灣的砷曾引發烏腳病,嚴重危害健康。長期飲用或用於灌溉會嚴重影響稻米與食品安全。而台灣的地下水井則是另一個災區,目前全台估計有超過30萬口地下水井,其中合法的不到一成。地下水主要用於農業灌溉、養殖漁業及工業,不但使中南部地區地層下陷嚴重,且這些毒物循著食物鏈,最終又回到人的身體。
無機砷危害:皮膚病變到致癌風險的警訊
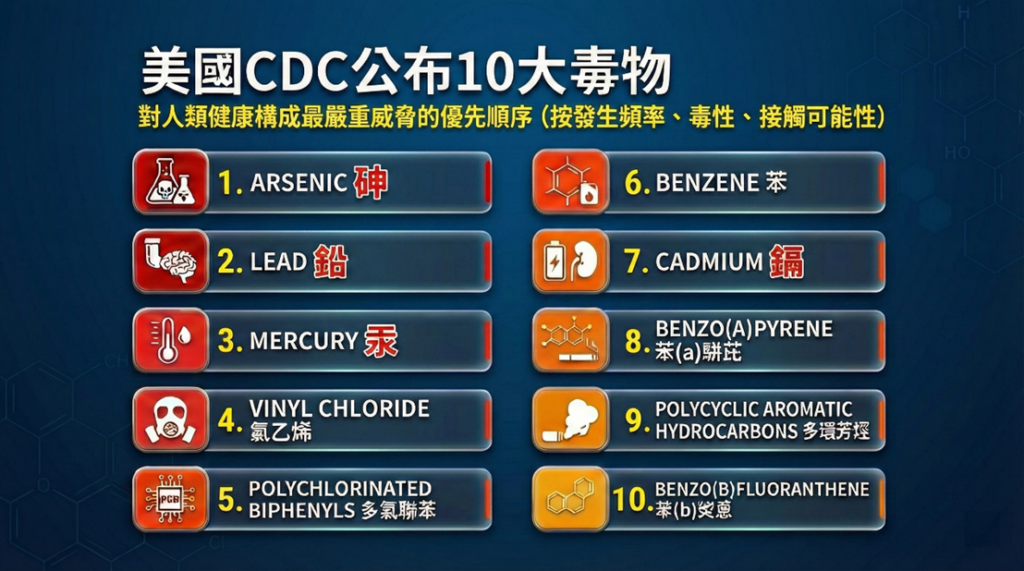
在WHO官網砷的專章中明確表述:無機砷具有劇毒。它是美國疾病管制暨預防中心(CDC)所定義人類十大毒物的No.1。人們會透過飲用受污染的水、糧食作物、吸煙等途徑接觸到高濃度的無機砷。砷也用於玻璃、顏料、紡織品、紙張、金屬黏合劑、木材防腐劑和彈藥的加工。長期暴露於高濃度無機砷首先影響皮膚,並且可能是皮膚癌的前兆。除了皮膚癌,長期接觸砷也可能導致膀胱癌和肺癌。國際癌症研究機構(IARC)已將砷及其化合物列為人類致癌物,並指出飲用水中的砷對人類具有致癌性。
土壤的反撲:鎘與砷如何回到餐桌
土地本應孕育生命,但長期過度使用化學農藥與含有雜質的磷肥,讓鎘與砷直接沉積在耕地中,土壤成了重金屬的「巨大儲存庫」。重金屬在土壤中的半衰期極長,它們會被農作物的根系吸收,並在植物組織內累積。這形成了一個諷刺的循環:人類將工業毒素排入環境,土地將其吸收,最後透過「從環境到餐桌」的生物鏈放大效應,將這些毒素重新送回人類的餐盤中。這種累積是無聲且不可逆的,不僅威脅著農產品的安全,更從根源挑戰了我們的食品防禦線。
從環境到餐桌的陷阱:生物放大作用
當環境中的重金屬進入生態循環,透過「生物放大作用(Biomagnification)」,食物鏈頂端的我們,往往成為毒素的最終匯集地。這已不再是單純的食品衛生問題,而是環境毒理學正在向人類發出的警告。
超級食物抽驗警訊:奇亞籽與亞麻籽的重金屬風險
過去我們認為加工食品才不健康,但最新的檢測數據打破了這個迷思——原型食物(Whole food)若產地受污染,風險同樣驚人。根據消基會近期的抽驗結果,標榜健康的「超級食物」部分樣品重金屬超標。其中「奇亞籽」檢驗出砷、鉛的比例為37%,「亞麻籽」驗出砷的比例為25%,驗出鎘的比例則高達100%,其中的鎘含量25%是超標的。
姑且不論所謂「超級食物」是否有所依據,但這些穀物通常被視為調節血脂、抗氧化的健康聖品,許多民眾為了養生長期大量食用。這暴露了一個嚴肅的食安盲點:重金屬的威脅是無色無味的。消費者在選購時往往只看營養標示,卻忽略了種植環境中的土壤污染風險。若長期攝入這些受污染的穀物,重金屬會在體內累積,鎘會針對性地損傷腎小管,鉛則會影響神經系統,這些「微量毒素滴灌」最終可能成為慢性病與癌症的推手。
孕婦與生魚片的距離:甲基汞的容許值與跨胎盤風險
在重金屬污染的版圖中,海洋是另一個重災區。特別是對喜愛吃海鮮的台灣人而言,「甲基汞(Methylmercury)」的威脅往往被嚴重低估。
根據衛福部報告,大型掠食性魚類因位於食物鏈頂端,體內累積的甲基汞濃度最高。對此,食藥署已訂定明確的「魚類攝食指引」,特別點名 鮪魚、旗魚、油魚、鯊魚 這四種民眾常吃的魚類,建議 孕婦、育齡婦女及 6 歲以下兒童 應嚴格控制攝取量。
甲基汞能輕易穿透胎盤屏障。台北榮總臨床毒物科主任楊振昌警告,這對神經系統尚未發育完全的胎兒是極大的威脅,可能導致大腦退化、智力受損,甚至增加女性不孕風險。食藥署建議孕婦與育齡婦女,每週攝取大型魚類不宜超過 35~70公克,35公克約等於「三指寬」的大小。其實最好是完全避開為宜。
身體警訊:從癌症到失智,重金屬如何系統性侵蝕健康?
我們必須先正視一個核心問題:為什麼微量的重金屬暴露,會引發全身性的健康危機?因為砷、鉛、汞、鎘重金屬具有「不可降解性」。根據WHO與美國 CDC 的資料,重金屬在體內的半衰期極長,例如鎘在體內的時間可長達 10 至 30 年,鉛則高達30年以上。這些金屬離子進入血液循環,會引發連鎖的氧化壓力反應,這就像是在體內深處點燃了一把「失控的燎原之火」,在我們察覺到不舒服之前,細胞的 DNA 與生理屏障早已遭到系統性的侵蝕。這解釋了台灣三大死亡疾病的癌症、心血管疾病、肺病長年居高不下的主因。
四大重金屬與癌症關係
大多數重金屬是明確的致癌物。WHO 國際癌症署(IARC)已將砷(As)、鎘(Cd)、鎳(Ni)、鉻(Cr)列為「一級致癌物」,而鉛(Pb)、汞(Hg)則列為二級致癌物,這是全球公認的標準。(延伸閲讀:國際認證的致癌物:四種最危險的重金屬及其來源)
在台灣,癌症已經連續43年位居十大死因的第一位,而新發生的罹癌人數更是不斷飆升,2023年就有13.8萬人,比前一年多了近八千人。我們常說的癌症時鐘也不斷加快:
- 2002年:每8分24秒1人罹癌。
- 2020年:每4分19秒1人罹癌。
- 2022年:每4分2秒1人罹癌。
- 2023年:每3分48秒1人罹癌。

有大量的研究證實,各種重金屬可以致癌:
〔砷〕
皮膚、肺、膀胱是被 IARC、ATSDR、WHO 等機構認定為:與砷具有因果關係之證據最強的癌症部位。
- 飲用水中的砷濃度與皮膚病變/皮膚癌呈現明確的劑量—反應關係是砷濃度越高、風險越高)。
- 多個隊列研究與病例對照研究發現:暴露於水或空氣中砷的人群,肺癌風險升高。
- 高暴露族群的膀胱癌死亡數,明顯多於用一般人口死亡率推算出的預期值。
〔鉛〕
鉛暴露在癌症風險方面,最一致的證據顯示:多種癌症的風險會「小幅增加」,尤其是肺癌、胃癌、腎癌、膀胱癌,以及某些腦部腫瘤(膠質瘤/腦膜瘤)。目前最強的證據多來自長期慢性暴露的職業族群(工作者)。
- 多項針對高濃度鉛暴露工作者的研究顯示:肺癌風險約為一般人的 1.4 倍;在更高暴露水準下,則是暴露越高,風險越高。
- 針對鉛暴露工作者的統合分析指出,胃癌及膀胱癌的相對風險為1.4倍。
〔汞〕
目前人體證據仍然有限且未具定論;但在以下癌症中,有研究報告出現「組織汞含量偏高」或「機轉層面的支持」
- 統合分析(meta-analysis)顯示:甲狀腺癌組織中的汞含量高於正常甲狀腺組織,提示甲狀腺癌風險可能增加。
- 實驗研究指出,甲基汞可能表現出「金屬雌激素」(metalloestrogen)的特性,能促進乳癌細胞株增殖;且在部分乳癌組織中可檢測到汞的存在。
〔鎘〕
鎘與癌症風險的關聯中,證據最強的是肺癌;此外,對腎癌、攝護腺癌、膀胱癌、乳癌、胰臟癌以及部分荷爾蒙相關癌症也有較有限的關聯報告。
- 目前在人類研究中,具備「足夠證據可支持與鎘存在因果關係」的主要癌症部位,尤其在暴露於鎘煙霧或粉塵的工作者族群中,證據最為明確。
- 多項流行病學研究在職業暴露或環境暴露族群中,報告腎癌、膀胱癌與攝護腺癌風險升高;但整體證據通常被視為有限,尚未達到完全定論的程度。
大量研究證實心血管疾病與重金屬有著很強的關聯
美國心臟協會是成立超過百年、極具影響力的心臟病學國際性非營利組織,其認證的急救證書在180多個國家獲得認可。就在成立百年前一年(2023)的6月12日發表了一系列研究報告稱,
“Accumulating evidence supports that exposure to nonessential metals such as lead, cadmium, and arsenic is a significant contributor to cardiovascular disease worldwide.”
越來越多的證據表明,接觸鉛、鎘和砷等重金屬是全世界心血管疾病的重要誘因。
一份更具證據性的研究報告,來自美國NHANES-Ⅲ第三次全國健康與營養調查,研究納入了14,289名成年人,追蹤時間長達19.3年。期間共4,422人死亡,其中死於心血管疾病的有2,789人,佔比為63%。重點是分析他們的血鉛濃度,升高一個中位數(低於2.0μg/dL→ 2.0−3.7μg/dL),死亡人數增加了1.5倍。研究首次檢驗了血鉛濃度低於5 μg/dL的人群中,血鉛與心血管疾病之間的關聯顯著。這些結果表明,低水平鉛暴露是美國一個重要的、很大程度上被忽視的死亡風險因素,尤其是心血管疾病死亡風險因素。
拜空污之賜,肺癌已是全球癌症死亡率最高的疾病
在台灣,肺癌也已連續17年為癌症死因第一名。胸腔科醫師蘇一峰說,肺腺癌是台灣的主要肺癌類型,許多研究指出跟空污有關。蘇一峰在臉書發文:「台灣因空污造成的eGFR突變型肺腺癌世界第一,eGFR突變的比率世界第一,台灣人的體質就是會因為空氣污染產生肺腺癌。台灣肺癌有三個全國第一,每年最多的癌症,最多死亡的癌症,最花錢的癌症!」研究顯示PM2.5中重金屬濃度每上升10 μg/m³,可能增加肺癌死亡率16%以上,尤其對女性和非吸菸者影響更大。
(eGFR:衡量腎臟過濾血液中廢物能力的指標,用以判斷慢性腎臟病的關鍵檢查。數值越高表示腎功能越好,數值低於 60 則可能為慢性腎臟病。)
重金屬導致肺癌的主要機制如下:
- 氧化壓力:重金屬離子會產生大量自由基攻擊肺泡,造成細胞損傷和慢性發炎。長期累積可能加速肺組織纖維化並促進癌變。
- DNA損傷和基因突變:重金屬能直接損害DNA結構,導致基因突變。
- 表觀遺傳變化:重金屬可引起端粒縮短,影響細胞正常生長和分裂,加速細胞老化並提高癌化風險。這在非吸菸者肺癌患者中尤為明顯。
- 免疫系統干擾:抑制抗氧化酵素,降低身體防禦能力,同時造成血管內皮損傷,進一步促進腫瘤形成。
孩童自閉過動持續成長,影響下一代幸福
聯合國兒童基金會一份鉛中毒的報告中,開宗明義地說:
“Children’s Exposure to Lead Pollution Undermines a Generation of FuturePotential”
「兒童暴露於鉛污染正在削弱一代人的未來潛能」。
這項研究的明確結論是,世界各地的兒童正在遭受鉛中毒,其規模之大是從未被認識到的。影響力全球名列最前茅的 ⟪THE LANCET⟫ 柳葉刀醫學期刊稱:遺傳因素似乎僅佔所有神經發育障礙病例的30%至40%,強有力的證據表明,廣泛散佈在環境中的污染物是造成我們所謂的全球性、無聲的神經發育毒性流行病的重要因素。
任何水平的鉛暴露都是不安全的
根據突破性的新研究,大約三分之一的兒童(全球約 8 億)的血鉛水平等於或高於 5 微克每分升 (μg/dL),美國CDC(疾病管制與預防中心)已確定這是採取行動的水平,他們對兒童鉛中毒的定義,從1970年的15微克降至1991年的10微克、2012年的5微克,最新的標準發佈於2021年8月:3.5微克。而世界衛生組織(WHO)稱,目前尚無已知的鉛暴露安全水平。以前被認為「安全」的鉛暴露水平已被證明會損害兒童的健康並損害他們的認知發展。
鉛暴露的社會成本:IQ、注意力與終身影響
鉛是一種強效神經毒素,一旦攝入,鉛會經由消化道吸收,並透過血流分佈到全身,最嚴重影響腎臟、肝臟、心臟和中樞神經系統,以及造血、內分泌和生殖系統。即使接觸少量鉛,也會導致智商分數下降、注意力持續時間縮短以及晚年可能發生的暴力甚至犯罪行為。5 歲以下兒童因鉛中毒而遭受終生神經、認知和身體損傷甚至死亡的風險最大。血鉛水平高於 5 µg/dL 的兒童在智力測驗中的得分可能比未受影響的同齡人低 3-5 分或更多。這些智商的下降削弱了兒童未來的潛力並削弱了他們的前景。
鉛對兒童的危害更大
鉛是兒童最廣泛可接觸的有毒重金屬,包括但不限於:含鉛管道的水;吃受鉛釉陶器和含鉛香料污染的食物:居住在含鉛油漆剝落的房屋中、在含鉛電子垃圾場玩耍:玩具中也含有鉛;食品罐中的鉛焊料;電池回收的鉛;香料、化妝品等。甚至從事與鉛相關工作的父母也會將受污染的灰塵帶回家。而嬰幼兒吸收進入體內的鉛比成人多約 4-5 倍,除了因為戶外玩耍、走路爬行更接近受污染的土壤;手口行為和異食癖之外,最重要的是孩子的大腦尚在快速發育,每秒鐘都會形成數千個神經連接,鉛暴露會嚴重干擾這重要且微妙的過程。
重金屬帶來銀髮族的尊嚴危機
失智症已成為本世紀最重大的全球公共衛生挑戰之一,其影響範疇從個人福祉、家庭結構,延伸至國家醫療體系與社會經濟的穩定性。根據WHO及《The Lancet Public Health》(刺胳針公共衛生期刊)2022年發表的報告稱,全球已有超過5,700萬人罹患失智症,預計至2050年,此數字將攀升至驚人的1.39億人 。伴隨而來的是巨大的經濟衝擊,2019年全球每年的失智症成本估計為1.3兆美元,預計在2030年將超過2.8兆美元 。
一份出自全球四大醫學期刊《JAMA美國醫學會雜誌》研究報告,針對6,303名參與者長達18年的隊列研究發現,重金屬與失智症有顯著關聯,單一重金屬增加1.15-1.46倍的風險,當這些重金屬混合之後,風險增加到1.71倍。(而人體內是多種重金屬並存的)這些研究結果表明,監測環境金屬暴露對於早期癡呆症篩檢和預防至關重要。
一項對美國國家健康與營養調查(NHANES)中2068名老年人的分析顯示,血液鎘濃度與認知功能呈顯著負相關,而且血液鎘濃度越高,認知功能的損害越明顯。簡單說就是鎘暴露越多,腦子越容易變笨(記憶力、反應力、思考能力等下降)。原因是鎘能夠穿過血腦屏障,干擾神經傳導物質的儲存,病嚴重影響神經系統功能。(事實上,砷鉛汞鎘四大重金屬都能穿過血腦屏障)
破解排毒迷思:解決方案比一比
很多人第一次看到檢驗報告寫著「重金屬偏高」,腦中立刻浮現的往往是:「怎麼會這樣?問題出在哪?我該怎麼辦?」這個直覺可以理解,但也容易走偏。真正有效的解方不是急著找「排毒秘方」,而是把順序做對、把過程做成可追蹤的管理路徑:確認暴露源(居家粉塵、工作環境、來源不明的保健品等)、判斷風險程度,確認是短期接觸或長期累積、決定處置策略,區分「需要醫療介入」與「長期支持性管理」。
螯合劑的機制與副作用
螯合劑是醫療藥物,不是日常保養品。它的原理是利用特定化學結構「抓住」金屬離子,形成較容易由身體排出的複合物,進而加速尿液排出。但是根據一篇來自美國國家衛生研究院的報告稱,接受螯合劑治療的患者曾出現頭痛、發燒、胃腸道不適、肌肉疼痛、高血壓/低血壓,甚至呼吸衰竭和心臟衰竭加重、永久性腎損傷、抽搐或癲癇發作等不良反應,因此並非治療慢性重金屬中毒的最佳選擇。所以
以鉛為例,美國有毒物質與疾病登記署(ATSDR)的臨床指引強調:螯合治療通常只在嚴重症狀或血中鉛濃度顯著升高時考慮;不應預防性使用,也不應在仍持續暴露的情況下使用。
流汗、咖啡與香菜有效嗎?
汗液的確可能帶出少量金屬元素。研究在受試者運動或蒸氣三溫暖後採集汗液,確實測到微量的鉛、鎳等元素,但這不等於「大量排出」,更不代表可以取代移除暴露源、檢測追蹤或醫療處置。第一個現實限制是「量」:汗量再多,也難以與腎臟與腸道的排泄量相比;第二個限制是「風險」:刻意追求大量出汗(高溫烤箱、極端運動、脫水減重)可能造成脫水與電解質失衡,對本來就有心血管、腎臟或年長者族群反而是負擔。出汗可以是健康生活的一部分,但不該被當成重金屬管理的主解方。
至於咖啡,多數人把它想像成「利尿=排毒」。實務上,利尿並不等於能把鉛、汞、鎘這類金屬「抓住帶走」;它缺乏像螯合劑那樣的結構性結合能力。
更需留意的是:咖啡豆本身可能因土壤與加工條件而含有微量金屬。(Biological Trace Element Research, 2020)
香菜(芫荽,Coriandrum sativum)常被網路說成能「排重金屬」,但目前主要證據多來自細胞或動物實驗,人體證據不足且結果不一致。把香菜當成日常蔬菜攝取沒有問題,但若把它當成主療法,就容易錯過真正應該做的事——找出暴露源、做檢測、按風險等級介入。(其他蔬菜也是同樣的情況)
這也是為什麼 WHO 的臨床管理建議反覆強調:對於慢性、低到中度暴露,移除或減少暴露源是首要且最有效的介入;而不是把希望押在單一食物或單一行為上(World Health Organization, 2021)。
健康新思維:益生菌的潛力
益生菌(probiotics)之所以被納入「重金屬管理」的討論,是因為它切中了一個常被忽略的關鍵:腸道是許多金屬進入體內的第一站。美國國家衛生研究院膳食補充品辦公室(NIH Office of Dietary Supplements)引用廣泛使用的定義:益生菌是「在足量攝取下,能為宿主帶來健康效益的活性微生物」。重點在於「活性」與「足量」,更在於「菌株特異性」。
在前臨床研究中,特定乳酸菌(Lactobacillus / Lactiplantibacillus 類群)被觀察到具有與鉛、鎘等金屬結合或固定(biosorption / immobilization)的能力,並可能降低其跨越腸道上皮的轉運;這類作用主要與菌體細胞壁結構與表面官能基相關,並不是所有益生菌都做得到(Gut Microbes, 2019)。
因此,把益生菌放在對的位置很重要:它更適合用於「長期、低到中度暴露」的健康管理,配合暴露源控制、日常飲食與規律追蹤,把「可能天天都在進來的量」先攔下來、再讓身體有時間慢慢卸載。
關鍵解方:專利菌株 LP66 與 LD66 的科學實證
如果要談「益生菌能不能處理重金屬」,必須先釐清:你吃的是哪一株?它有沒有清楚的身分證、保存編號、專利文件與實驗數據?LP66 與 LD66 的價值就在於它不是抽象名詞,而是專利菌株,有專利文件、有可量化的吸附/去除重金屬實驗結果,能把討論從行銷口號拉回科學證據。
以科學實證獲得五國發明專利
台灣的專利制度分三種:發明專利、新型專利、設計專利,發明專利是最難、保障期限最長的(20年)。LP66 與LD66菌株是以產品LPD66的形式獲得台灣、日本、澳洲、中國、馬來西亞五國的發明專利(台灣專利證號 1689584),這意味著其技術內容必須在專利審查流程中揭露核心方法與證據鏈,才能成立權利範圍。
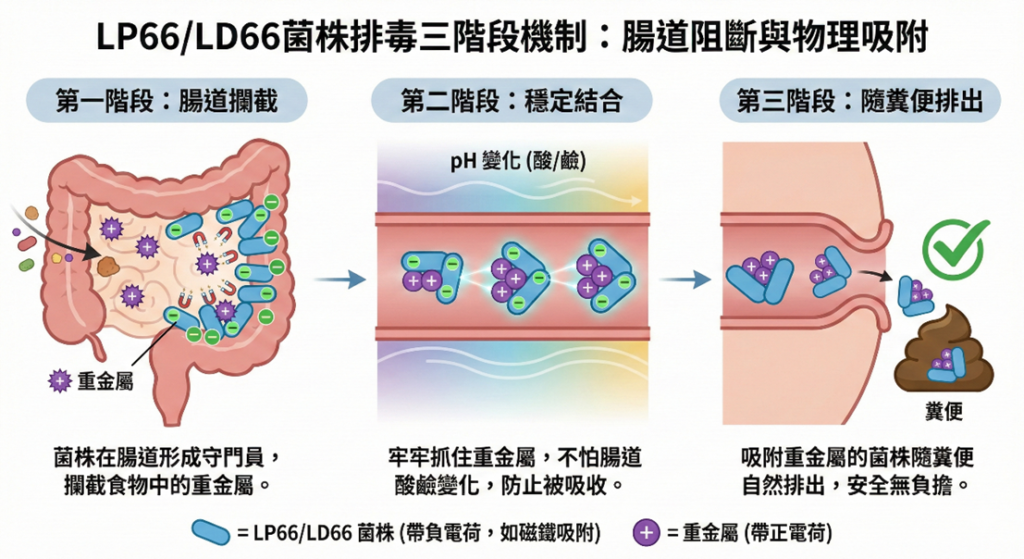
「腸道阻斷與物理吸附」的三階段機制
LP66 與 LD66就像腸道裡的重金屬搬運工,它們是利用物理特性進行吸附的。因為它們的細胞壁表面帶有特殊的負電荷,就像是無數個微小的磁鐵或捕捉網。重金屬離子(如砷、鉛等)多帶正電荷,會被菌體表面的負電荷結構牢牢抓住,這種結合快速且直接。它的作用三階段是:
- 腸道攔截:當含有重金屬的食物進入腸道時,LP66 、 LD66 會在小腸與大腸中形成優勢菌群,就像守門員一樣,在重金屬被腸道黏膜吸收進入血液之前,先在腸道內將其攔截。
- 穩定結合:這個機制的關鍵在於「抓得住且不放手」。即使經過消化道的酸鹼變化,LP66、LD66 與重金屬的結合依然保持穩定,防止重金屬在後段腸道被重新吸收。
- 隨糞便排出:傳統療法通常是藥物進入血液抓毒素,再經由腎臟(尿液)排出,這可能會增加腎臟負擔。而LP66/LD66 機制是菌體吸附重金屬後,最終隨著糞便自然排出體外。這是一種「非侵入式」的排毒路徑,安全性高。
什麼時候吃比較合適:把 LP66/LD66 放進你的日常暴露管理
空腹食用的優勢:空腹時腸道內處於「淨空」狀態,能以最高的效率捕捉腸道內由膽汁排出的重金屬,阻斷其經由腸肝循環回到血液。
行動指南:從檢測開始,建立可追蹤的管理路徑
現代人為了維護健康,開始重視身體的排毒工程,坊間甚至還有「排毒餐」,但如果對照全球已經爆光的各種餐桌上的危機,是不是真能排毒呢?現在醫學界普遍的已經形成一種共識:排毒是預防醫學非常重要的一環,但首先要排的就是重金屬的毒。
重金屬「輸入」與「輸出」的不對等
因為牙菌斑每天都在生成,所以我們每天都在刷牙。環境毒素的「持續性」 vs. 身體代謝的「有限性」是我們必須定期排毒的最根本原因。我們生活在一個毒素無處不在的環境,因此輸入(Input)是持續的,我們每天都在攝入微量重金屬。但輸出(Output)是緩慢的,尤其鉛、鎘進入人體組織(如骨骼、脂肪、大腦),要自然排出非常困難,這是必須。
什麼時候該做重金屬檢測:常見暴露情境與早期警訊
重金屬就像是「埋在身體裡的未爆彈」。它們平時可能處於「靜默」的狀態,但在六個特定的生理情境或壓力下,會突然被「活化」或「釋放」,造成內源性的毒素,導致疾病顯化。身體會把鉛誤認為鈣,這是最根本的原因。
除了外源的接觸,內源的釋放更需關注:
- 骨質密度變動時:女人懷孕、哺乳、停經後,男人中年以後。
- 免疫/血腦屏障功能下降時:人體因為老化、慢性發炎、或遭受病毒感染時,血腦屏障的通透性會增加,重金屬更能長驅直入,沈積在海馬迴。
- 營養素缺乏時:當人體缺乏鈣、鐵、鋅、鎂等營養素時,細胞為了維持運作,會被迫「抓取」結構相似的重金屬來替代。
- 快速減重或代謝改變時:許多脂溶性毒素或與蛋白質結合的重金屬,會儲存在脂肪組織或肝臟中,處於「封存」的狀態。當進行快速減重燃燒脂肪、生酮飲食、或劇烈斷食時,脂肪細胞分解,原本封存其中的重金屬會被大量釋放到血液循環中。
- 高壓力狀態:長期的心理或生理壓力導致皮質醇(Cortisol)分泌過高,會抑制肝臟的解毒功能,同時增加氧化壓力,重金屬產生的自由基開始攻擊細胞膜與 DNA,誘發更多疾病。
- 腎臟功能臨界點:腎臟是重金屬(特別是鎘、汞)的主要排泄器官,但也是主要受害器官。隨著年齡增長(約40歲後),腎絲球過濾率(GFR)每年自然下降約 1%。當過濾能力低於重金屬輸入量的「黃金交叉點」出現時。
- 長期臥床時:長期臥床時(如中風、骨折術後、重症),骨骼失去了重力刺激。身體會誤判:「不需要這麼強的骨骼了」,於是破骨細胞(Osteoclasts)開始活躍,將骨基質分解,這時骨骼裡的鉛就會同時被釋放。
最好的健康策略就是預防!預防!預防!
當你了解重金屬的無所不在、重金屬很毒、重金屬跟所有慢性病都相關之後,你第一件要做的事是,趕快去檢驗身體的重金屬!而且在做定期健康檢查時,務必加入重金屬檢驗項目,定期掌握它的動態。當發現危機出現時,往往代表身體的耐受度已達臨界點。因此,我們不該等到生病了才來找原因,而應該在亞健康時期就主動出擊。
預防勝於治療:從「重金屬檢測」開始找回健康主導權
看不見的敵人,才是最可怕的。重金屬之所以棘手,在於它無色、無味,且症狀(如疲倦、頭痛、過敏)經常與其他疾病混淆。因此,「重金屬檢測」不只是一個健檢項目,它是您個人健康的「雷達」。透過血液、尿液或頭髮的科學檢測,我們能精準掌握體內毒素的累積狀況:
- 確認暴露源: 是家裡的舊水管?還是常吃的深海魚?
- 評估風險等級: 是需要醫療級的螯合治療,還是透過生活調整與益生菌進行代謝管理?
- 追蹤改善成效: 數據不會騙人,它是檢視排毒成效的唯一標準。
給身體一個「歸零」的機會
在這個工業化與科技飛速發展的時代,我們享受了便利,卻也承擔了環境的副作用。要完全隔絕毒素是不切實際的,但這不代表我們只能坐以待斃。從環境的覺察、檢測的追蹤,到日常利用專利菌株 LP66 建立腸道防護網,這是一套完整的「健康防禦工程」。
結語:卸下體內的隱形負擔,讓每一個生命重返純淨。
這不僅是下一站健康的願景,更是我們對每一個家庭的承諾。當我們清除了體內累積的干擾,身體原本強大的自癒力與免疫力自然能重新甦醒。現在,就從重視這微小卻關鍵的「排毒」開始,為自己與家人的未來,預約一個更純淨的起點。
深入了解 LP66 專利益生菌 / 預約重金屬諮詢:下一站健康官方line
【參考文獻與科學來源】
- The Lancet Commission on pollution and health. Published: October 20, 2017, Update – 2022.
- Fuller, G. (2018). The Invisible Killer: The Rising Global Threat of Air Pollution.
- World Health Organization. (2021). Guideline for Clinical Management of Exposure to Lead.
- IARC Monographs on the Evaluation of Carcinogenic Risks to Humans.
- Needleman, H. (2004). Lead Poisoning. Annual Review of Medicine.
- Zhai, Q., et al. (2019). Dietary Strategies for the Treatment of Cadmium and Lead Toxicity. Nutrients.
- Official Patent Documents: TAIWAN Patent No. I689584 .
